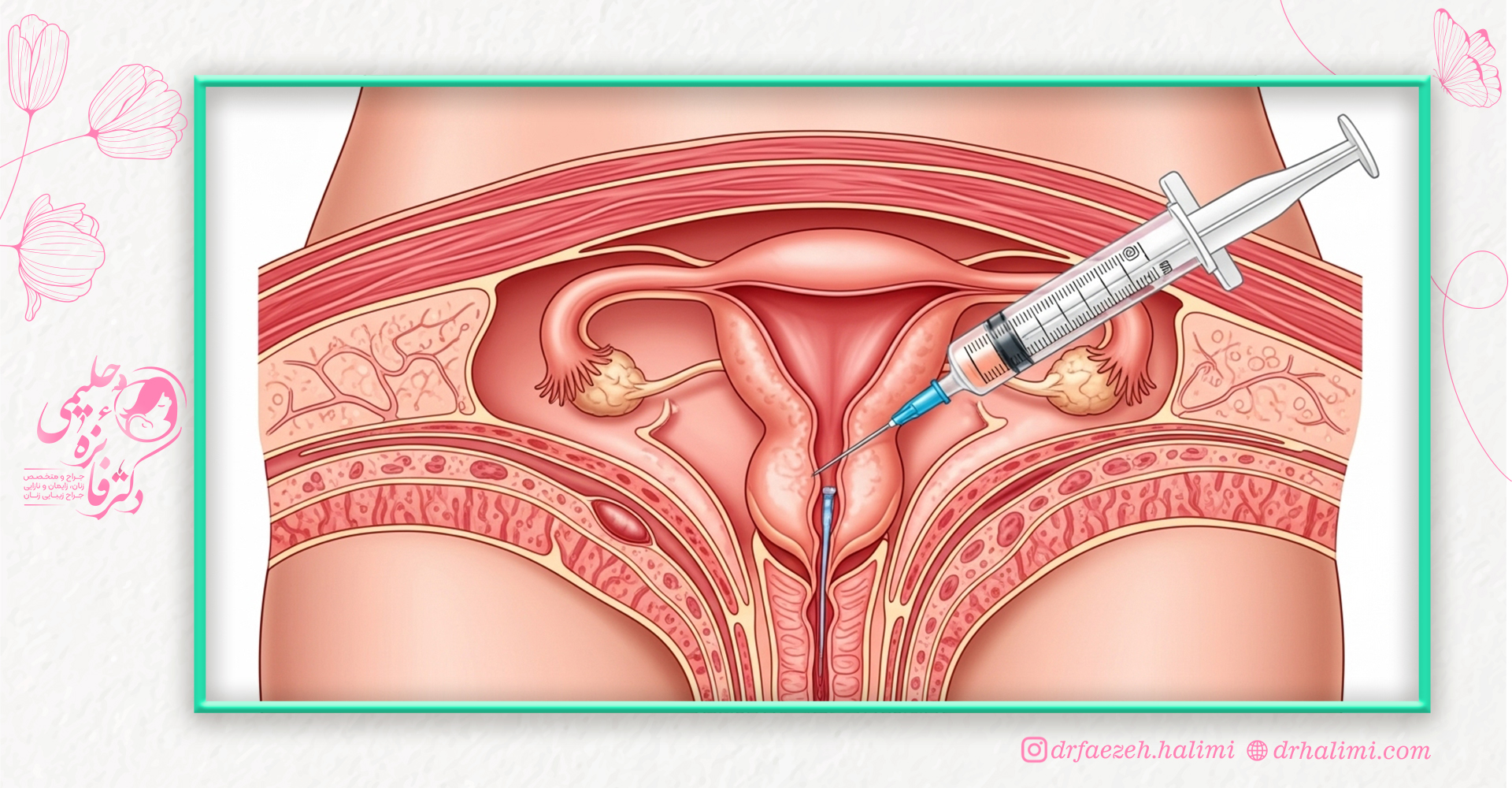
انتقال جنین چیست؟
انتقال جنین یکی از مراحل مهم در درمانهای باروری مانند IVF است که طی آن جنین حاصل از لقاح خارج رحمی، به داخل رحم مادر منتقل میشود.
فهرست مطالب
Toggleاین مرحله نقشی حیاتی در موفقیت بارداری دارد و نیازمند دقت، مهارت و آمادهسازی مناسب رحم است.
با انجام صحیح انتقال جنین، احتمال لانهگزینی و رشد سالم جنین افزایش مییابد و شانس بارداری موفق به طور قابل توجهی بهبود پیدا میکند.
چه چیزی بر میزان موفقیت انتقال جنین تأثیر می گذارد؟
سرعت و موفقیت کاشت جنین عمدتاً به دو عامل اصلی وابسته است:
- کیفیت جنین
- آمادگی و پذیرشپذیری رحم (اندومتر)
بیشتر موارد شکست لانهگزینی ناشی از ناهنجاریهای کروموزومی در جنین است؛ به همین دلیل با افزایش سن خانمها، نرخ موفقیت لانهگزینی بهطور قابلتوجهی کاهش پیدا میکند.
اگر کیفیت تخمک پایین باشد، جنینهای بهدستآمده ممکن است به اندازه کافی سالم نباشند تا بتوانند بهخوبی لانهگزینی کنند.
استفاده از تخمک اهدایی در بسیاری از موارد میتواند این مشکل را برطرف کند و شانس موفقیت را بهطور چشمگیری افزایش دهد.
میزان موفقیت در انتقال جنین
مطالعات متعدد نشان میدهند تفاوت جزئی و ناچیزی بین موفقیت جنین تازه و منجمد در IVF وجود دارد.
نرخ موفقیت بسته به علت ناباروری، سابقه قومیتی، عوامل ژنتیکی و روش دقیق انتقال متفاوت خواهد بود، اما بهطور کلی تفاوت آماری قابلتوجهی بین جنین تازه و منجمد مشاهده نمیشود.
قبل از انتقال جنین باید چه اقداماتی انجام داد؟
حتماً باید امکان انتقال در مرحله بلاستوسیست را بررسی کنید.
جنینها معمولاً پس از ۳ تا ۷ روز کشت در محیط آزمایشگاه آماده انتقال میشوند.
بهطور طبیعی، جنین بارور شده حدود ۵ تا ۶ روز پس از لقاح وارد حفره رحم میشود.
در اصطلاح پزشکی به جنین در این مرحله «بلاستوسیست» گفته میشود که تقریباً از ۱۰۰ سلول تشکیل شده است.
پیشرفتهای اخیر در تکنولوژی آزمایشگاههای باروری، رسیدن جنین به مرحله بلاستوسیست را قبل از انتقال بسیار آسانتر کرده است.
انتقال در مرحله بلاستوسیست (بهجای مراحل اولیه) زمان بیشتری برای ارزیابی دقیق کیفیت جنین در اختیار متخصص قرار میدهد.
این کار به پزشک اجازه میدهد سالمترین و زندهترین جنین را انتخاب کند و در نتیجه شانس موفقیت لانهگزینی را بهطور قابلملاحظهای بالا ببرد.
علاوه بر این، انتقال بلاستوسیست فرآیند طبیعی بارداری را بهتر شبیهسازی میکند.
یعنی در روز پنجم، جنین بارور شده بهطور طبیعی لولههای فالوپ را ترک کرده و وارد رحم میشود و در همین زمان پوشش رحم بیشترین آمادگی را برای پذیرش جنین دارد.
بیماری هایی که باید قبل از انتقال جنین درمان شود، چیست؟
چندین عامل میتوانند موفقیت انتقال جنین را تحت تأثیر قرار دهند و نیازمند بررسی و درمان پیش از انجام این مرحله هستند، از جمله:
- اختلالات هورمونی: ناهماهنگی در هورمونهای کلیدی میتواند تأثیر منفی بر پذیرش رحم داشته باشد.
- مشکلات تیروئید و بیماریهای خودایمنی: اختلالات تیروئیدی و پاسخهای خودایمنی غیرطبیعی ممکن است شانس لانهگزینی جنین را کاهش دهند.
- ناهنجاریهای ساختاری رحم: تغییر شکل یا موقعیت غیرطبیعی رحم میتواند فرآیند انتقال و رشد جنین را دچار مشکل کند.
- کیفیت و ضخامت آندومتر: نازک بودن یا ضعف در لایه داخلی رحم، پذیرش جنین را محدود کرده و احتمال موفقیت بارداری را کاهش میدهد.
این مشکلات معمولاً با معاینات و آزمایشهای دقیق پیش از انتقال جنین شناسایی شده و با درمانهای مناسب، شانس بارداری موفق افزایش مییابد.
دکتر فائزه حلیمی باید در مراحل اولیه درمان این مسائل را شناسایی کند و پیش از رسیدن به مرحله انتقال جنین، درمانهای لازم را انجام دهد تا شانس موفقیت حداکثری شود.
انواع انتقال جنین
انتقال جنین میتواند به چند روش انجام شود:
- انتقال جنین تازه: جنین همان سیکل IVF مورد استفاده قرار میگیرد و هزینه آن معمولاً جزو هزینه پایه سیکل محسوب میشود.
- انتقال جنین منجمد (فریز شده): جنینهای باقیمانده از همان سیکل یا سیکلهای قبلی پس از فریز کردن، در زمان مناسب انتقال مییابند.
- انتقال جنین در روز سوم: جنین در مرحله برش قرار دارد و آماده لانهگزینی میشود.
- انتقال جنین در روز پنجم: جنین در مرحله بلاستوسیست منتقل میشود که احتمال پذیرش رحم بالاتر است.
- انتقال تک جنینی یا چند جنینی: بسته به شرایط مادر و تعداد جنینها، میتوان یک یا چند جنین را منتقل کرد.
برخی روشها مکمل یکدیگر هستند.
برای مثال، میتوان انتقال منجمد و تازه یا انتقال روز سوم و بلاستوسیست را در سیکلهای مختلف انجام داد.
نمیتوان همزمان از دو مرحله زمانی یک جنین استفاده کرد.
اغلب یک سیکل IVF چندین جنین تولید میکند.
بنابراین ممکن است ابتدا انتقال تازه تک جنینی انجام شود و ماهها یا سالها بعد انتقال منجمد چند جنینی از همان سیکل صورت گیرد.
قبل از انتقال جنین باید چه اقداماتی انجام داد؟
اگر سن خانم کمتر از ۴۰ سال باشد، معمولاً حداکثر ۲ یا ۳ جنین منتقل میشود.
در سنین بالای ۴۰ سال، حداکثر ۳ جنین (مگر اینکه از تخمک اهدایی با سن اهداکننده زیر ۴۰ سال استفاده شود که در این صورت دوباره حداکثر ۲ جنین توصیه میگردد).
وقتی جنین به مرحله ۵ روزه (بلاستوسیست) رسیده باشد، معمولاً همین مرحله برای انتقال انتخاب میشود.
بهترین زمان کاشت جنین
برای دستیابی به بالاترین نرخ موفقیت IVF، علاوه بر کیفیت بالای جنین، زمانبندی دقیق انتقال بسیار مهم است.
بهترین زمان وقتی است که لایه آندومتر رحم کاملاً آماده پذیرش جنین باشد؛ یعنی ضخامت و ظاهر مناسب در سونوگرافی داشته باشد (این زمان در هر فرد متفاوت است).
بعد از انتقال جنین چه اقداماتی باید انجام داد
حدود ۱۴ روز (۲ هفته) بعد از انتقال، باید برای انجام آزمایش خون بارداری (بتا hCG) به پزشک مراجعه کنید تا نتیجه مشخص شود.
پس از انتقال ممکن است علائمی مثل گرفتگی عضلانی، نفخ یا ترشحات واژینال را تجربه کنید که معمولاً طبیعی هستند.
انتقال جنین تازه بهتر است یا جنین فریز؟
نرخ بارداری موفق در انتقال جنین تازه و منجمد تفاوت معنادار آماری ندارد.
موفقیت نهایی بیشتر به کیفیت جنین بستگی دارد تا تازه یا منجمد بودن آن.
احتمال بارداری پس از انتقال با افزایش سن مادر بهطور چشمگیری کاهش مییابد؛ مثلاً حدود ۴۰ درصد در ۳۵ سالگی و ۱۰-۱۵ درصد در ۴۰ سالگی.
در مواردی که از جنین اهدایی استفاده میشود، انتقال هم بهصورت تازه و هم منجمد امکانپذیر است.
چه تعداد جنین به رحم منتقل میشوند؟
تعداد جنین هایی که در فرایند انتقال جنین به رحم منتقل میشوند، به عوامل مختلفی مانند سن مادر، کیفیت جنین ها، سابقه بارداری های قبلی، علت ناباروری و نظر پزشک بستگی دارد.
در بسیاری از موارد، به منظور کاهش خطر بارداری چندقلویی، انتقال تک جنینی توصیه میشود.
به ویژه در زنانی که سن پایین تری دارند یا جنین با کیفیت بالا در اختیار است.
در شرایط خاص، ممکن است انتقال دو جنین انجام شود، اما این تصمیم کاملاً تخصصی بوده و با هدف افزایش شانس موفقیت بدون ایجاد عوارض احتمالی گرفته میشود.
بهترین زمان کاشت جنین
بهترین زمان کاشت جنین معمولاً بر اساس مرحله رشد جنین و آمادگی لایه داخلی رحم تعیین میشود.
انتقال جنین میتواند در روز سوم پس از لقاح یا در روز پنجم که جنین به مرحله بلاستوسیست رسیده است انجام شود.
انتخاب زمان مناسب به کیفیت جنین، پاسخ بدن مادر به داروها و شرایط آندومتر رحم وابسته است.
هماهنگی دقیق بین رشد جنین و پذیرش رحم نقش کلیدی در افزایش شانس لانه گزینی موفق و بارداری پایدار دارد.
سوالات متداول
در این بخش به سوالاتب که ممکن است برای شما پیش آمده باشد پاسخ دادیم.
انتقال جنین دقیقاً چطور انجام میشه و درد داره؟
انتقال جنین کاملاً سرپایی و بدون بیهوشی انجام میشه.
پزشک با یک کاتتر خیلی نازک و نرم، جنین(ها) رو از طریق دهانه رحم به داخل رحم منتقل میکنه.
کل فرآیند ۵–۱۰ دقیقه طول میکشه و اکثر بانوان فقط احساس فشار خیلی خفیف یا اصلاً چیزی حس نمیکنن.
مثل یک معاینه معمولی زنان هست و بعدش میتونید بلند شید و به خونه برید.
روز چندم بعد از پانکچر (جمعآوری تخمک) جنین منتقل میشه؟
معمولاً روز سوم (کلویج) یا روز پنجم (بلاستوسیست) انجام میشه.
انتقال در روز پنجم (بلاستوسیست) شانس موفقیت بالاتری داره چون جنین قویتر انتخاب میشه، ولی اگر تعداد جنین کم باشه پزشک ممکنه روز سوم رو پیشنهاد بده.
بعد از انتقال جنین باید کاملاً استراحت مطلق باشم؟
خیر! استراحت مطلق لازم نیست و حتی مضر هم هست.
فقط روز انتقال چند ساعت دراز بکشید، بعدش فعالیت معمولی روزانه داشته باشید.
پیادهروی سبک، کار اداری و خانهداری عادی مشکلی نداره. فقط تا تست بارداری از بلند کردن چیز سنگین، رابطه جنسی و ورزش شدید خودداری کنید.
چند تا جنین میتونن منتقل کنن و چرا گاهی بیشتر از یکی منتقل میکنن؟
در ایران معمولاً ۱ تا حداکثر ۳ جنین (بسته به سن مادر و دستورالعمل وزارت بهداشت).
زیر ۳۵ سال اغلب ۱–۲ تا و بالای ۳۵ سال تا ۳ تا. هدف افزایش شانس بارداریه، ولی انتقال بیشتر از ۲ تا ریسک چندقلویی و عوارضش رو بالا میبره.
الان روند دنیا انتقال تکجنینی با جنین بلاستوسیست باکیفیته.
اگر جنین بچسبه ولی سقط بشه، تقصیر انتقال بوده؟
اکثراً خیر. لانهگزینی و چسبندگی جنین به دیواره رحم به کیفیت جنین، ضخامت و وضعیت آندومتر رحم و عوامل هورمونی بستگی داره.
خود عمل انتقال جنین خیلی کم باعث مشکل میشه.
اگر چند بار انتقال ناموفق داشتید، پزشک معمولاً تستهای پیشرفتهتر (مثل هیستروسکوپی، ERA تست یا بررسی ایمونولوژیک) انجام میده تا علت اصلی پیدا بشه.
آیا این مطلب برایتان مفید بود؟
روی ستاره کلیک کنید تا به آن امتیاز دهید!
میانگین امتیاز 0 / 5. 0